
Come usare una ruota per addominali per fare esercizio in casa
Il sovrappeso non è solo un problema estetico ma è soprattutto una questione di salute.
Essere in pesante sovrappeso aumenta notevolmente i rischi legati a patologie cardiovascolari e polmonari mentre le articolazioni, sotto il peso eccessivo, cominciano a logorarsi ed il rachide, soprattutto nella zona lombare, comincia a scricchiolare.
Se è diventato faticoso muoversi e fare le scale, se si avverte immediatamente un senso di affanno, è arrivato il momento affrontare la situazione e di scoprire come dimagrire.


Come usare una ruota per addominali per fare esercizio in casa
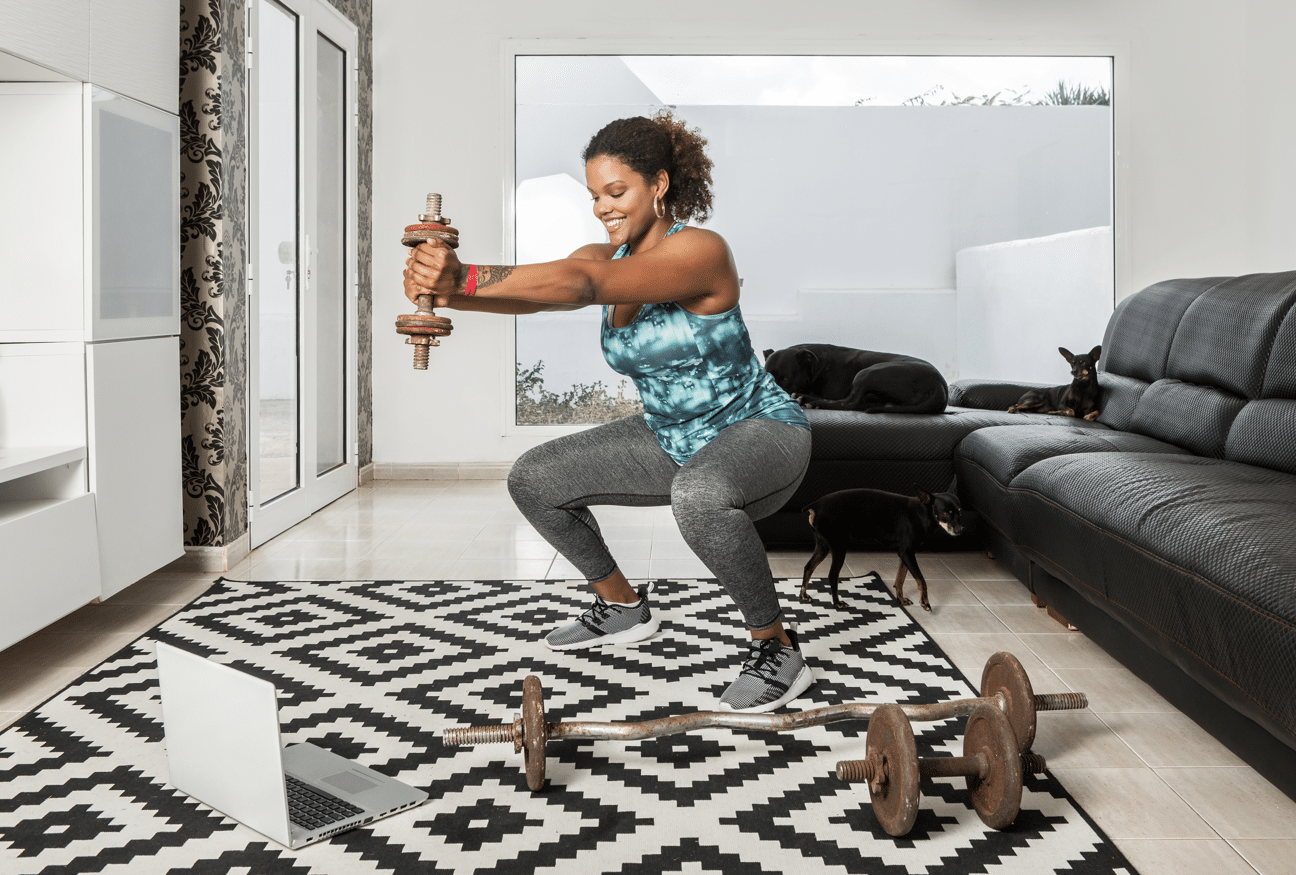
Allenamento a casa per dimagrire e mantenersi in forma: benefici, attrezzature e consigli

Proteggi la tua pelle in ogni stagione: guida alle creme solari per tutta la famiglia

Integratori dimagranti: quali sono i migliori?

Home fitness: come buttare giù quei chili in più con gli esercizi casalinghi

Integratori dimagranti: consigli sulla modalità di acquisto e sul consumo

Rischi legati al sovrappeso e obesità

Che differenza c’è tra nutrizionista e dietista? Facciamo chiarezza

Bianchi, rossi o rosati? Le proprietà del vino
L’importanza di un regime alimentare equilibrato e a ridotto contenuto calorico, naturalmente, non è in discussione. Prima ancora che sottoporsi ad estenuanti diete, è necessario imparare a mangiare bene per mantenersi in salute consolidare nel tempo i risultati ottenuti.
E’ di fondamentale importanza, quindi, introdurre in modo sistematico tutti i gruppi alimentari nel proprio regime dietetico; imporsi privazioni eccessive può portare risultati immediati, ma poco duraturi ed espone al temutissimo rischio yo yo.

Via libera, quindi, ad un’alimentazione sana con qualche piccola gratificazione di tanto in tanto. Ciò che è veramente importante è non eccedere nelle porzioni e, soprattutto, nei condimenti che aggiungono calorie senza dare nutrimento od energia.
Può sembrare una banalità, ma non sottoporsi a regimi alimentari drastici, influisce positivamente sul tono dell’umore. Nel lungo periodo, infatti, risulta vincente chi ha più forza di volontà ed è sostenuto dal buon umore.
E’ bene non far diventare la bilancia un ossessione; pesarsi tutti i giorni non soltanto non ha significato, ma può essere frustrante ed incidere pesantemente sull’autostima e sull’umore.
Infine, poiché non esistono diete standard e ricette magiche, cerca di creare un regime alimentare personalizzato e non troppo ripetitivo; sulla piattaforma web www.comedimagrire.it potrai trovare numerose proposte di regimi alimentari e altrettanti consigli preziosi.
Poiché la perdita di peso è matematica quando le calorie introdotte sono inferiore a quelle spese per il fabbisogno energetico giornaliero, è evidente che, oltre ad un regime alimentare a ridotto contenuto calorico, è necessario abbinare uno stile di vita sano.
Senza sottoporsi a sfiancanti sedute in palestra (… a meno ce tu non sia un appassionato del genere fitness), è sufficiente cominciare a muoversi di più e meglio.
Una moderata attività fisica costante nel tempo aiuta a bruciare calorie in eccesso e a riattivare un metabolismo un po’ lento. Riaccendere il proprio metabolismo, magari un sopito dagli anni che passano, è fondamentale per mantenere il consumo energetico più elevato nel tempo.
Oltre all’attività fisica è necessario mettere in atto alcuni accorgimenti. Evitare di saltare i pasti, mangiare poco, ma spesso, mantenere un costante livello di idratazione del proprio organismo e aumentare il tono muscolare aiuta a vivacizzare il proprio metabolismo.
Con il tempo ed i consigli giusti, una perdita di peso importante è tangibile; realizzati nei modi e nei tempi corretti è certezza di buona salute e mantenimento dei risultati.

Una buona alimentazione è alla base di una vita sana e di un corpo in perfetta forma!
Entra a far parte della nostra Community!
| Cookie | Durata | Descrizione |
|---|---|---|
| cookielawinfo-checkbox-analytics | 1 year | Registra l'autorizzazione dell'utente per la tipologia "Analisi". |
| cookielawinfo-checkbox-functional | 1 year | Rileva il permesso del fruitore per la categoria "Funzionali". |
| cookielawinfo-checkbox-necessary | 1 year | Questo cookie è impostato dal plugin GDPR Cookie Consent. I cookie vengono utilizzati per memorizzare il consenso dell'utente per i cookie nella categoria "Necessari". |
| cookielawinfo-checkbox-others | 1 year | Registra l'autorizzazione dell'utente per la tipologia "Altro". |
| cookielawinfo-checkbox-performance | 1 year | Rileva il permesso del fruitore per la categoria "Prestazioni". |
| viewed_cookie_policy | 1 year | Memorizza se l'utilizzatore ha accettato la policy. Non salva alcun dato personale. |